
199
Ejemplo: Lactante de 10 kg de peso, con una deshidratación isonatrémica severa (déficit
estimado en
±
15%-1.500 cc de solución isotónica).
A su ingreso requiere de expansión empleándose 300 cc de solución fisiológica 9‰ que
recibió en una hora (30 cc/kg).
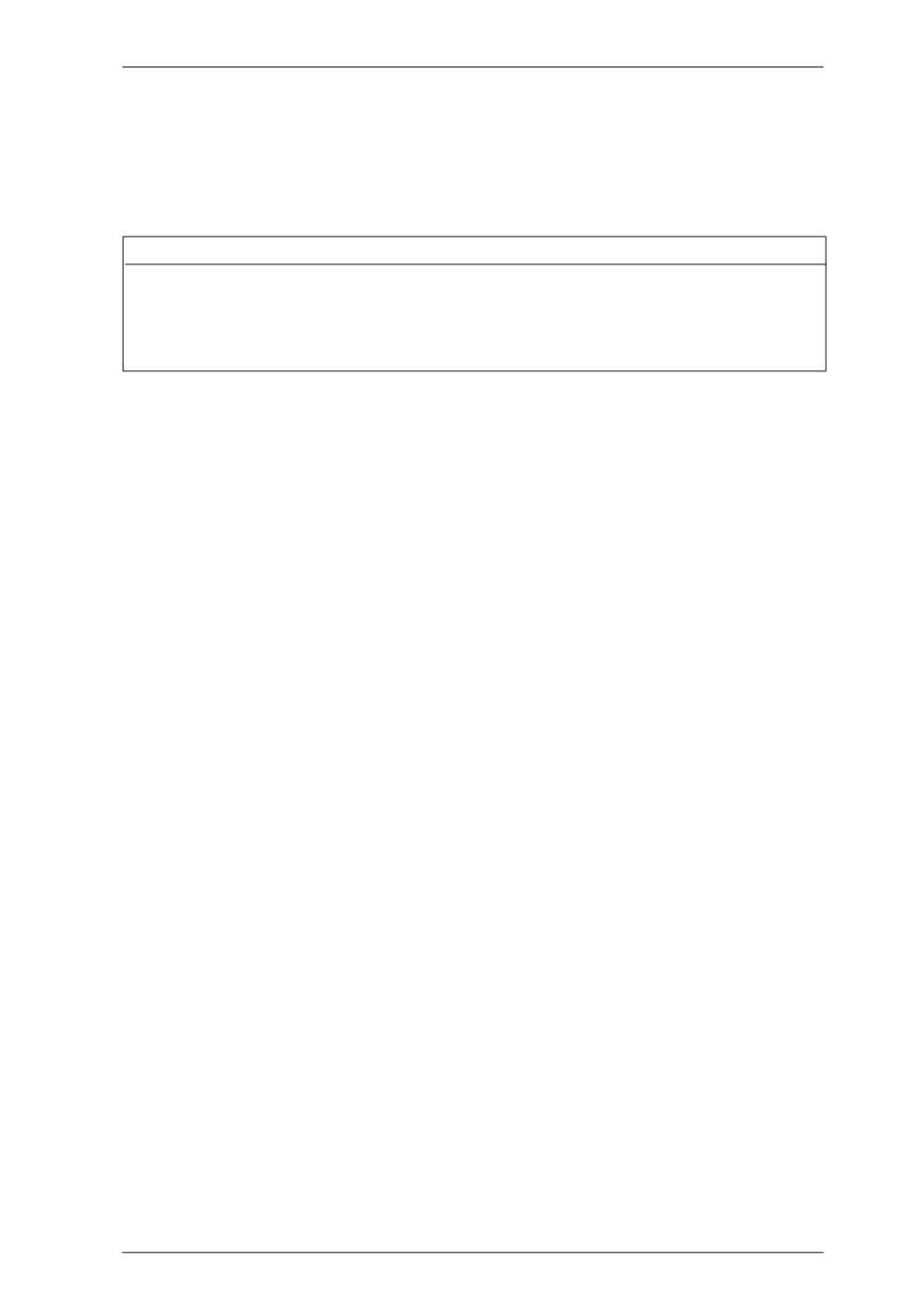
El plan de hidratación sería el siguiente: Primer día
H
2
0
Na
K
HCO
3
Req. basal
1.000 cc
25 mEq/l
25
Déficit
1.500 cc
210 mEq/l
P. anormales
Total
2.500 cc
235 mEq/l
25
(asumiendo que no presenta pérdidas anormales actuales y que no tiene acidosis, para simplificar
los cálculos).
Este paciente debiera recibir una mezcla de 2.500 cc de suero glucosado 5% con 235 mEq
de Na y 25 mEq de K (déficit de potasio se comienza a corregir lentamente desde el segundo
día a menos que exista hipokalemia real menor de 3 mEq/litro).
Considerar que este plan de hidratación no es rígido y deberá evaluarse periódicamente al
paciente, por clínica y laboratorio (fundamentalmente gases y electrolitos) para adecuar el
programa si es necesario.
El déficit de potasio, debe empezar a corregirse desde el segundo día en forma lenta (2-3
mEq/kg/día), cálculo que se suma a su requerimiento basal.
El déficit de potasio siempre existe, es fundamentalmente intracelular y debe corregirse
aunque la kalemia pueda, en un momento dado, estar en cifras normales o cercanas a lo
normal. Mantener este aporte de potasio por 5-7 días, de acuerdo a situación clínica.
Si el paciente al segundo día de manejo está iniciando su alimentación enteral, se debe
descontar sólo el volumen de la alimentación del volumen total del líquido calculado. Las
pérdidas anormales (diarrea, vómito, etc.) deben ser medidas y reemplazadas diariamente con
una solución igual en volumen y composición que se agrega al cálculo diario de la
programación.
BIBLIOGRAFÍA
1. Gosling P. Salt of the heart or a drop in the ocean?Aphatophysiological approach to fluid resuscitation.
Emerg Med J 2003; 20: 306-15.
2. Holliday M, Ray P, Friedman A. Fluid therapy for children: facts, fashions and questions, Arch Dis
Child 2007; 92: 546-50.
3. Ruth J, Wassner S. Body Compositium: Salt and Water. Pediatrics in Review 2006; 27: 181-7.
4. Friedman A, Ray P. Maintenance fluid therapy: what it is and what it is not, Pediatr Nephrol 2007;
DOI 10.1007/
s00467-007-0610-3.
5. Finberg L. Dehydration in Infancy and Childhood, Pediatrics in Review 2002; 23: 277-81.
Alteraciones del metabolismo hidrosalino y ácido base
















