Anticuerpos monoclonales contra el VIH
Hoy en día existen muchos fármacos antivirales, pero la aparición de cepas resistentes a medicamentos a veces invalida los efectos de las terapias utilizadas para las enfermedades infecciosas. En comparación a las drogas antivirales convencionales, los anticuerpos monoclonales usados como moléculas farmacológicas tienen particulares características físicas y modos de acción, y, por lo tanto, deben ser consideradas como una clase terapéutica distinta. A pesar de haber sido validados, pueden representar un nuevo instrumento contra una variada gama de condiciones infecciosas. Su alto costo de producción, almacenamiento y administración y los consiguientes obstáculos para el desarrollo se ven compensados por las ventajas clínicas. Suelen estar relacionados con una baja toxicidad en combinación con una alta especificidad y versatilidad, lo que permite a un anticuerpo específico mediar varios efectos biológicos, que van desde los mecanismos de neutralización de un virus a la modulación de la respuesta inmune.
La necesidad de tratar las enfermedades infecciosas de VIH y VHC, dos epidemias de impacto mundial, ha potenciado el interés en esta terapia, apoyada con una importante variedad de estudios clínicos. Los resultados que están surgiendo, contribuirán a crear modelos para el futuro desarrollo de este tipo de fármacos y extender también su uso contra otros virus.
Inmunoterapia y VIH
La disposición de la inmunoterapia a través de la infusión de anticuerpos tiene un efecto positivo y valioso en el tratamiento de la enfermedad infecciosa. En 1901, el primer Premio Nobel de Fisiología y Medicina fue otorgado a Emil von Behring por la "terapia de suero, especialmente por su aplicación contra la difteria”, y, más recientemente, la profilaxis posterior a la exposición contra la rabia ha combinado el uso de anticuerpos con la inmunización activa. Aunque el manejo inmunológico en infecciones crónicas persistentes es más problemática, estudios realizados por Dan H. Barouch y colaboradores (Nature 2013; 503:224-8) y Masashi Shingai y colegas (Nature 2013; 503:277-80) en macacos rhesus indican que los anticuerpos monoclonales tienen gran eficiencia sobre la infección de una forma híbrida del virus de inmunodeficiencia de simios (VIS) que lleva antígenos de la envoltura del virus de la inmunodeficiencia humana 1 (VIH1) y VIS, conocido como VISH.
Durante los últimos años, los nuevos anticuerpos monoclonales derivados de células infectadas por VIH combinan extraordinariamente una alta potencia con amplitud en la neutralización de diversas cepas del VIH-1. El impulso de este trabajo ha venido de la investigación de vacunas basadas en una mejor comprensión de cómo estos anticuerpos monoclonales se unen a la envoltura del VIH para conducir al diseño de inmunógenos protectores. Este importante objetivo aún no se ha dado, pero las últimas investigaciones indican que los mismos anticuerpos monoclonales se pueden utilizar terapéuticamente. Una eliminación rápida y profunda del virus de la sangre periférica de macacos infectados después de la infusión con uno o más anticuerpos monoclonales fueron observadas por los autores. Aunque el virus finalmente volvió a aparecer con valores disminuidos en el tiempo, en varios animales las concentraciones virales no alcanzaron el nivel previo al tratamiento, indicando que la carga viral total se reducía de forma permanente.
El mecanismo exacto por el cual los anticuerpos monoclonales actúan queda por dilucidar. Se ha establecido su eficacia como potentes neutralizadores de partículas infecciosas del VIH pero también se cree que pueden reducir el número de células productoras de virus. Tal destrucción de la maquinaria vírica (fig. 1) puede ser mediada a través de la citotoxicidad celular dependiente de anticuerpos o a través de la lisis celular. El número de células infectadas con ADN viral en los nódulos linfáticos y mucosa también disminuyó, según el análisis de muestras de biopsia; un anticuerpo, en particular, fue eficaz en la reducción de la carga viral y del número de células infectadas. Recientemente se publicó una estrategia de inmunización terapéutica diferente, macacos infectados con citomegalovirus de simio modificado expresaban antígenos VIS, luego los eliminaban después de la estimulación de las células T de memoria específica. Por lo tanto, los anticuerpos y la inmunidad mediada por células pueden tener un potencial terapéutico sinérgico.
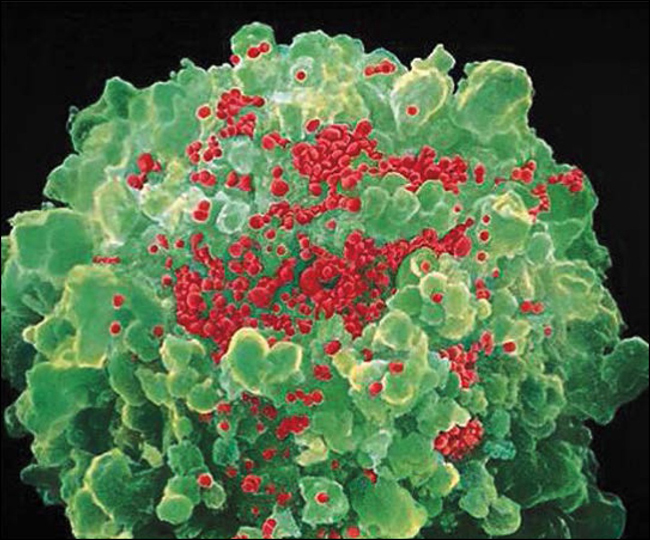
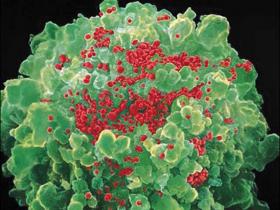
Figura 1: A CD4+ linfocitos T infectados con el VIH
La célula huésped (verde) está infectada por partículas del VIH (rojo). Estudios recientes indican que los anticuerpos monoclonales no sólo neutralizan el virus liberado, también ayudan a destruir las células contaminadas.
Dada la eficacia del tratamiento antiretroviral oral, ¿qué ventaja podría poseer la inoculación de anticuerpos monoclonales? La respuesta puede ser un efecto a largo plazo y un tratamiento alternativo para aquellos en los que uso antirretroviral ha fallado. Por otra parte, una combinación de fármacos convencionales e inmunoterapia sería mejor que cualquiera de los dos esquemas por separado. Uno de los problemas con la terapia de anticuerpos es la necesidad de inyecciones repetidas con el fin de mantener niveles suficientes para controlar el virus. Una alternativa es entregar los genes que codifican las cadenas pesada y ligera del anticuerpo monoclonal de modo que el paciente pueda generarlas internamente. Ya se ha estudiado este enfoque. Al utilizar un modelo de ratón que contiene tejido linfoide humano, se observa que la entrega genética de un anticuerpo monoclonal neutralizante a través de un vector viral bloquea la infección del VIH-1. Por otra parte, una única inyección intramuscular induce la expresión de por vida del anticuerpo monoclonal con altos niveles plasmáticos, lo que sugiere que este enfoque puede ser considerado para la inmunoterapia, así como la inmunoprofilaxis.
La potente neutralización de anticuerpos monoclonales anti-VIH también puede prevenir una nueva infección cuando se administra localmente antes del cambio del SHIV en la mucosa. A menudo se supone que la inmunidad de la mucosa requiere respuestas secretoras de IgA, aunque se sabe que la protección contra el cáncer de cuello uterino a través de las vacunas del virus del papiloma humano se logra principalmente mediante la IgG. El uso de un anticuerpo monoclonal pasivo en la protección con IgA1 dimérica (que captura las partículas de virus y previene su transcitosis a través de las células de la mucosa) es más eficaz que la neutralización directa del VISH, mientras que el isotipo IgA2 dimérica del mismo anticuerpo monoclonal genera poca protección. Esta observación debe tenerse en cuenta si los anticuerpos monoclonales son para el desarrollo de microbicidas vaginales para la prevención del VIH-1.
Los anticuerpos monoclonales ya tienen una función bien establecida en la inmunoterapia para el cáncer y enfermedades autoinmunes. No hay ninguna razón para dudar en su potencial clínico en el control de la infección crónica por VIH-1, especialmente teniendo en cuenta los recientes datos sobre los efectos de los anticuerpos monoclonales ampliamente neutralizantes.
Fuente bibliográfica
Immunotherapy for HIV Infection
Robin A. Weiss, Ph.D.
Division of Infection and Immunity, University College London, London.
DOI: 10.1056/NEJMcibr1314577