
480
electrolitos.
Si por el contrario la glicemia no disminuye, reevaluar el aporte de volumen, la presencia de
infección y/o aumentar dosis de insulina usada. Si las condiciones del paciente lo permiten se
prueba tolerancia oral con líquidos sin azúcar.
Esta etapa de corrección de la acidosis puede durar muchas horas, dependiendo de la severi-
dad de la acidosis y la resistencia a la insulina presente.
Etapa 3: Cambio a insulina subcutánea
Al corregirse la acidosis, (pH > 7,3, HCO
3
>18 meq/L), se puede comenzar la insulinoterapia
subcutánea. La infusión de insulina endovenosa se debe continuar hasta media hora después de
colocar la insulina ultrarrápida subcutánea.
En este momento se puede aportar una insulina basal e iniciar la insulina prandial con las co-
midas. Durante esta etapa se debe continuar la reposición de potasio, gluconato de potasio 2-3
meq/kg/día vía oral, según kalemia.
El cálculo de la dosis de insulina a recibir se realiza en base a la edad del paciente y a la se-
veridad del cuadro inicial. Según la edad del niño, se aconseja las siguientes dosis totales diarias
de insulina. En el paciente prepuberal la dosis total fluctúa entre 0,65-1 U/kg/d y en el puberal
1-1,2 U/kg/d.
La dosis total de insulina se reparte en 50% de insulina basal y 50% restante de insulina pran-
dial. La insulina basal se administra 1 a 2 horas antes de suspender la infusión de insulina endove-
nosa. La insulina prandial se administra previo al desayuno, almuerzo y cena, lo que corresponde
a un 15-20% de la dosis total diaria. Colaciones optativas pequeñas (10 g).
En algunas ocasiones, según el horario escolar del niño, se administra una pequeña cantidad
de NPH en la mañana y el análogo basal antes de la cena.
El control de glicemia capilar debe realizarse al menos predesayuno, prealmuerzo, precena y
a las 1-2 AM. Se sugiere 1-3 controles postprandiales diarios para ajuste de la insulina prandial.
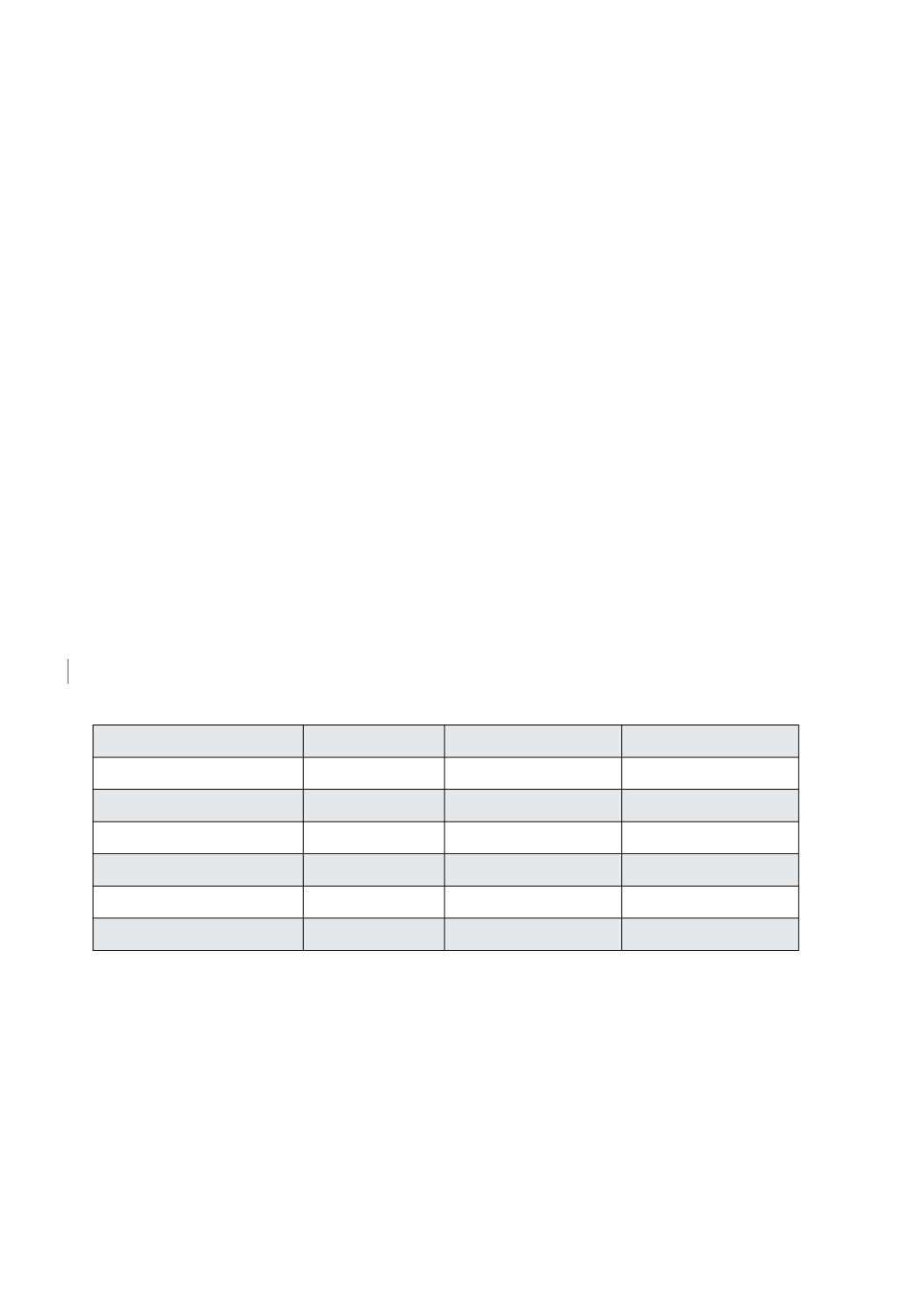
Tabla: Perfil farmacocinético de los diferentes tipos de insulina
Tipo de insulina
Inicio acción
Acción máxima
Duración de acción
NPH
2-4 horas
4-12 horas
12-24 horas
Glargina (análogo basal)
2-4 horas
No presenta
peak
20-24 horas
Levemir (análogo basal)
1-2 horas
6-12 horas
18-24 horas
Degludec (análogo basal)
1-3 horas
No presenta
peak
> 24 horas
Insulina cristalina
30-60 min
2-4 horas
5-8 horas
Insulina ultrarrápida
15 min
60-180 min
3-5 horas
Diabetes 2
El debut de diabetes 2 frecuentemente puede ser indistinguible de la diabetes 1. En el caso de
hiperglicemia con valores mayores a 250 mg/dl obliga a un manejo con insulina igual que en la
diabetes 1. En casos con hiperglicemia de menor cuantía se puede comenzar el tratamiento con
cambios en el estilo de vida y metformina.
Cetosis sin acidosis y sin deshidratación ni compromiso de conciencia
Esta situación se observa frecuentemente en pacientes con diabetes ya conocida y que
tienen infección intercurrente. Se pueden tratar en forma ambulatoria, o semi ambulatoria,
siempre que las condiciones sociales y familiares den garantías de cumplir con las indicaciones
médicas. El tratamiento incluye: Líquidos abundantes sin azúcar (300 cc cada una hora), insulina
ultrarrápida 0,2 U/kg cada dos horas y si la cetosis persiste con glicemia < 250 mg/dl agregar


















