Atención integral para el Covid prolongado
Tres años después de la pandemia de Covid, el SARS-CoV-2 todavía está con nosotros. A medida que el virus evoluciona, continúa representando una amenaza para la salud en términos de infecciones agudas (o reinfecciones) y secuelas.
Respecto a lo primero, existe evidencia de que varias intervenciones farmacológicas reducen la gravedad, la morbilidad y mortalidad. Los programas de prevención también han tenido éxito en la baja de las tasas generales de infección. Estos esfuerzos se atribuyen en parte al gran apoyo para el trabajo que va desde el desarrollo de vacunas hasta los ensayos clínicos y los esfuerzos educativos. Esto es aún más sorprendente en contraste con el vacío en la atención de pacientes con un síndrome posviral de SARS-CoV-2 que puede afectar al 10% de ellos.
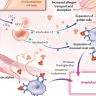
Las secuelas involucran múltiples órganos y, a menudo, se agrupan como "Covid largo" o secuelas posagudas de SARS-CoV-2 (PASC, por sus siglas en inglés). Pero los términos en sí son confusos, las presentaciones clínicas son extremadamente variables y el pronóstico incierto. La ausencia de tratamientos basados en la evidencia alimenta la frustración de los afectados y sus médicos. Agregar a estos problemas los fragmentados e inestables sistemas de atención médica, resultando en un desorden en el enfoque de este trastorno complejo y multifacético.
Se desconoce el alcance del Covid prolongado, en parte porque no existe una definición bien aceptada del síndrome y debido a la penetración relativamente baja de la atención a las poblaciones marginadas que se han visto afectadas de manera desproporcionada por la pandemia. En Estados Unidos, los Centros para el Control y la Prevención de Enfermedades (CDC) lo definen como una amplia gama de problemas de salud, recurrentes o continuos que ocurren más de 4 semanas después de que alguien se infecta con el SARS-CoV-2. La Organización Mundial de la Salud (OMS) no lo define completamente, pero lo clasifica por la continuación o aparición de nuevos síntomas 3 meses después del episodio original de enfermedad o prueba positiva.
En octubre de 2021, el mundo adoptó el código U09.9 de la Clasificación Internacional de Enfermedades para ayudar a los médicos a documentar las visitas de pacientes. Básicamente, uno o varios síntomas que persisten o se presentan más de 4 semanas después del inicio de la infección aguda por SARS-CoV-2 se codifican como U09.9. Los signos y síntomas incluyen dificultad para respirar, fatiga con o sin esfuerzo, mialgia, intolerancia a la glucosa, síndrome inflamatorio multisistémico, taquicardia ortostática postural, neuropatía periférica y otros que reflejan compromiso de múltiples órganos y sistemas. Si bien esta categorización es útil para la investigación y el seguimiento de los registros de salud electrónicos, poco ayuda a superar un laberinto de dificultades desde el diagnóstico hasta el tratamiento.
La fisiopatología sigue siendo esquiva, en parte debido a los múltiples signos, síntomas y sistemas de órganos posiblemente involucrados. La falta de comprensión inevitablemente también complica la atención. Se han establecido clínicas de larga duración para brindar atención multidisciplinaria, aunque la mayoría de los afectados también son seguidos por proveedores de atención primaria o atendidos por varios especialistas, según la duración y gravedad de la sintomatología dominante. Faltan programas educativos para los involucrados. Las derivaciones a subespecialistas como cardiólogos, neumólogos y neurólogos son comunes, pero a menudo generan más demoras, fragmentación de la atención y frustración a todo nivel. Los proveedores de atención primaria sufren la peor parte de esa frustración, tanto la de sus pacientes como la suya propia, por su incapacidad para ayudar más allá de las estrategias convencionales, como el ejercicio o la suplementación nutricional, que se utilizan como medidas preventivas para personas sanas.
Estos pacientes todavía están sujetos a estigmatización debido a la simulación percibida o la psicosomatización de los síntomas, y la mayoría no se siente capacitado para tomar el control de su cuidado. Los centros de referencia no solo son escasos y están distribuidos de manera desigual, sino que también están sobrecargados, son de difícil acceso y, con frecuencia, están lejos de los hogares. Además, hay pocas o ninguna opción de tratamiento disponible que haya sido rigurosamente probada en ensayos clínicos.
Los Institutos Nacionales de Salud de Estados Unidos lanzaron la iniciativa Researching COVID to Enhance Recovery (RECOVER), que seleccionó una red de sitios de inscripción (hubs) que cubren a adultos, personas embarazadas y niños en 33 estados, así como en los distritos de Columbia y Puerto Rico. En la fase inicial, cada centro para adultos trabajó con socios comunitarios para inscribir a más de 12.000 participantes cuyas pruebas clínicas y datos sobre características se recopilan en biobancos y bases de datos asociados. El objetivo de RECOVER para adultos es triple: definir el espectro clínico y la fisiopatología, determinar su historia natural y prevalencia, y caracterizar la forma en que el SARS-CoV-2 provoca secuelas posagudas.
En el estudio longitudinal de adultos RECOVER, la gran mayoría de los participantes estaban infectados con SARS-CoV-2, aunque un pequeño porcentaje se reclutó como controles no infectados. Algunos, pero no todos, siguen teniendo secuelas crónicas de esa infección. La segunda fase de RECOVER para adultos implicará un número limitado de ensayos clínicos. Se planean investigaciones similares para la cohorte de niños. Esta iniciativa de investigación es integral y científicamente sólida. Pero muchos participantes han transmitido a los investigadores su frustración por el hecho de que la prestación de atención médica tanto primaria como especializada está, en el mejor de los casos, disociada de RECOVER y, en muchos casos, fragmentada, mal coordinada o incluso inexistente.
RECOVER es un componente básico para establecer en última instancia la definición clínica de Covid prolongado. Más allá de este esfuerzo de investigación, se necesita de estructuras adicionales que puedan proporcionar la capacidad para que los médicos, pacientes, cuidadores, grupos de defensa, empleadores y funcionarios gubernamentales aprendan, adapten e implementen intervenciones, terapias y otras mejores.
Este esfuerzo debe incluir varias características. Primero, apoyar a las personas coordinando la atención clínica y la rehabilitación, reduciendo las disparidades en la atención médica y abordando las necesidades médicas y psicosociales, con un enfoque particular en los pacientes que actualmente reciben atención fragmentada o no reciben atención en absoluto. Dicho apoyo podría proporcionarse a través de centros de excelencia. Este programa comenzaría construyendo algunos centros involucrados en RECOVER para que no solo recopilen datos y sigan a los participantes, sino que también brinden una atención integral. RECOVER atiende a una muestra representativa de comunidades desatendidas a través de centros de investigación tanto en áreas urbanas como rurales y puede actuar como un puente para brindar atención a estos pacientes.
En segundo lugar, hay que definir, mejorar continuamente e implementar estándares de atención y mejores prácticas, basadas en la evidencia obtenida a través de un intercambio coordinado de información. En tercer lugar, se pueden aprovechar métodos innovadores para difundir información y brindar apoyo a fin de educar a médicos, pacientes y comunidades; ampliar el acceso a una atención de alta calidad; y reducir aún más las disparidades. Y cuarto, desarrollar e implementar programas de capacitación de la fuerza laboral para los médicos que atienden a tales pacientes.
Si la prevalencia del Covid prolongado es entre el 5 y el 15%, se dará un enorme desafío para la salud y los sistemas de atención médica. Se necesitarán enfoques innovadores para atender a los pacientes, y estos deberán estar respaldados por educación, investigación y apoyo en todos los niveles. Ya es hora.
Fuente bibliográfica
Toward Comprehensive Care for Long Covid
Janko Ž. Nikolich, M.D., Ph.D., and Clifford J. Rosen, M.D.
Department of Immunobiology, Aegis Consortium for a Pandemic-free Future, and the Arizona Center on Aging, University of Arizona College of Medicine–Tucson, Tucson (J.Z.N.); Tufts University School of Medicine, Boston (C.J.R.); and MaineHealth Institute for Research, Scarborough (C.J.R.).
DOI: 10.1056/NEJMp2304550