Alerta genética para la diabetes tipo 2
La diabetes mellitus tipo 2 (DM2) es una epidemia a nivel mundial. Los estudios de asociación de genoma completo han identificado más de 100 variantes vinculadas con la condición, incluyendo una modificación común en el gen codificante para el receptor 1B de la melatonina (MTNR1B). Tales investigaciones han mostrado una mayor expresión de este receptor en islotes pancreáticos de personas portadoras del alelo de riesgo, lo que probablemente conduce a una menor la liberación de insulina, aumentando el riesgo de DM2. Estudios más recientes han corroborado estos resultados, evidenciando que en las células secretoras de insulina, la melatonina reduce los niveles de cAMP, y la sobreexpresión de MTNR1B exacerba aún más el bloqueo de la secreción de insulina. Estos importantes hallazgos apoyan un modelo en el que una mayor señalización de la melatonina en los islotes reduce la actividad de la insulina, llevando a la hiperglucemia y promoviendo un mayor riesgo de DM2.
Melatonina y secreción de insulina
Los casos de diabetes están aumentando a un ritmo alarmante, con una incidencia mundial predicha de más de 640 millones de afectados para el 2040. La gran mayoría sufre diabetes tipo 2 (DM2), la que se produce cuando las células adiposas y musculares son resistentes a la acción de la insulina. En adición, la producción hepática de glucosa es mayor, y la secreción de insulina fracasa para compensar este fenómeno. La relación directa entre la obesidad y el desarrollo de la DM2 está bien establecida, pero también hay un fuerte componente hereditario. Los estudios genéticos han identificado más de 150 alelos de riesgo para la condición metabólica, que corresponden a variaciones en los genes que aumentan la susceptibilidad de una persona a sufrir diabetes.
La mayoría de estas variantes afectan genes que codifican proteínas intracelulares que median la secreción de insulina por las células beta o que transducen los efectos de la insulina en los tejidos diana. Sin embargo, no todos los genes candidatos codifican proteínas que actúan dentro de la célula: uno que no lo hace, por ejemplo es MTNR1B, gen responsable de la síntesis de MT2, un receptor de superficie celular acoplado a proteína G (GPCR). Este receptor se expresa en las células beta de los islotes y es activado por cambios en los niveles sanguíneos de la hormona melatonina, derivada de la glándula pineal. Las personas que poseen una variante de este gen, tienen un mayor riesgo para el desarrollo de la DM2, y un reciente estudio realizado por Tiinamaija Tuomi y sus colegas, quienes descubrieron tal asociación genética, han investigado los efectos de la melatonina sobre las células beta por medio de su receptor MT2.
Los autores analizaron los islotes aislados a partir de páncreas de donantes de órganos y encontraron que las personas que portaban la variante de riesgo también tenían niveles más altos de ARN mensajero codificante para MTNR1B en sus islotes, versus aquellos sin la variante. También observaron que la administración de melatonina a células beta de ratas que sobreexpresan este receptor, inhibe la secreción de insulina dependiente de glucosa. En base a estas observaciones, posteriormente descubrieron que la melatonina reduce los niveles de AMP cíclico en este modelo de estudio, un hallazgo que es consistente con las consecuencias conocidas de la unión de la hormona al receptor MT2 (figura 1). Estos descubrimientos sugieren que la sobrerregulación de este receptor presente en los islotes de personas con el alelo de riesgo de MTNR1B, se relaciona con una disminución de la secreción de insulina, evento que en condiciones in vivo, puede resultar en una regulación anormal de los niveles de glucosa en la sangre.
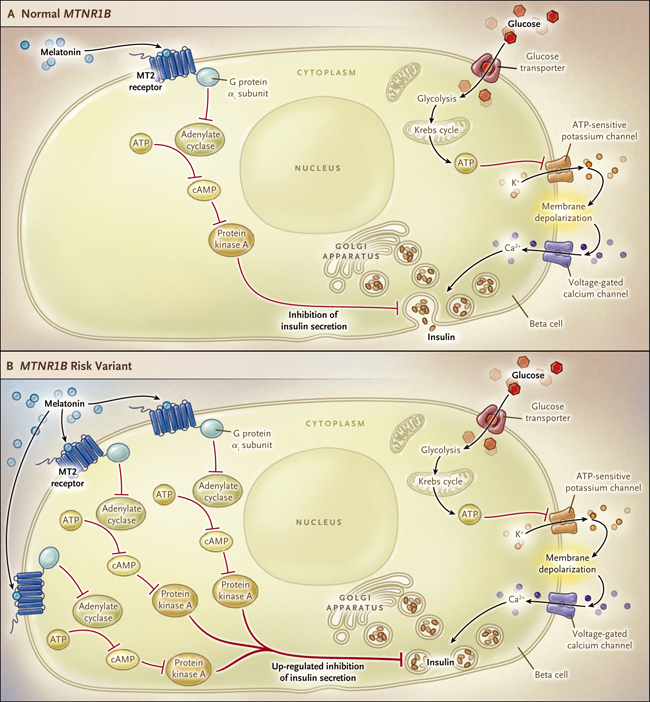
Figura 1. Efecto de la variante MTNR1B sobre la señalización de melatonina en los islotes de células beta.
Las células beta de los islotes pancreáticos expresan receptores tipo 2 de melatonina (receptores MT2) codificados por el gen MTNR1B. En condiciones normales, la melatonina, que es liberada de la glándula pineal durante la noche, se une a este receptor para disminuir la conversión de ATP en AMP cíclico (cAMP), reacción catalizada por la enzima adenilato ciclasa. Esta situación da como resultado una menor activación de la proteína estimuladora quinasa A, por lo que la secreción de insulina en respuesta al metabolismo de la glucosa es inhibida (panel A). En las personas que tienen una variante del gen MTNR1B vinculada con riesgo de diabetes tipo 2, sus receptores MT2 se expresan en mayor abundancia en las células beta de los islotes, lo que genera una inhibición más robusta en la producción de cAMP y por lo tanto, una mayor inhibición de la secreción de insulina estimulada por glucosa, en comparación a personas no portadoras de la variante (panel B). Esta menor liberación de insulina puede ser exacerbada por elevaciones de la melatonina en la sangre, especialmente en individuos que tienen la variante de riesgo.
Lo particularmente interesante de su estudio es el análisis de los efectos de la suplementación con melatonina sobre el metabolismo de la glucosa en personas que son homocigotos para el alelo de riesgo MTNR1B y en homocigotos que presentan el alelo alternativo ("no riesgoso"). Tuomi y sus colegas encontraron que una dosis diaria de melatonina durante 3 meses redujo significativamente la primera fase de secreción de insulina inducida por glucosa en pruebas de tolerancia en todos los participantes del ensayo, en comparación a los valores basales antes del tratamiento con melatonina. También se sugirió un efecto inhibitorio de la melatonina más acentuado en personas que eran homocigotos para el alelo de riesgo MTNR1B, aunque no está claro si los autores aplicaron una prueba para determinar si este aparente potenciamiento fue significativo. La inhibición de la secreción de insulina es probablemente mediada por la activación directa de los receptores MT2 de las células beta por melatonina, mecanismo que es consistente con los resultados de los experimentos in vitro realizados con células beta de rata. Sin embargo, son necesarios más experimentos con islotes aislados de humanos con el fin de definir los efectos directos de la melatonina sobre la función de las células beta. Esto debido a que, curiosamente, un estudio anterior sugiere que esta hormona también estimula la liberación insulínica desde islotes humanos en condiciones de cultivo celular.
La melatonina es liberada normalmente desde la glándula pineal durante la noche para sincronizar los ritmos circadianos. Su secreción se ve perturbada por los patrones de sueño anormales, y los estudios epidemiológicos han mostrado asociaciones entre las diferencias entre trabajos que requieren turnos y la susceptibilidad a la diabetes tipo 2. Los suplementos de melatonina a menudo se utilizan para tratar el insomnio o el jet lag. ¿Debiese haber entonces una preocupación por la suplementación de melatonina y su inhibición de la secreción de insulina? La evidencia sugiere que no. Los datos descritos por Tuomi y colegas indican que una ingesta diaria de 4 mg de melatonina por un período de más de 3 meses no afecta sustancialmente la tolerancia a la glucosa, y la glucemia vuelven a la normalidad dentro de 2 horas después de la dosificación. los suplementos de melatonina para el jet lag se toman generalmente por sólo unos pocos días, y para el tratamiento del insomnio se toma en dosis que son de al menos de 4 mg al día, por lo que el empeoramiento en la liberación de insulina debido a lo anterior es poco probable que sea tan marcada como lo observada en la investigación de Tuomi.
No obstante, el estudio plantea la interrogante de si la variante de ganancia de función en MTNR1B podría predisponer a las personas a sufrir intolerancia a la glucosa o diabetes tipo 2 en condiciones de insulinaresistencia tales como la obesidad, en el que las células beta son necesarias para compensar la reducida sensibilidad a la insulina, mediante la secreción de más hormona, pudiendo encontrar un obstáculo debido a los suplementos de melatonina. Por estos motivos, existe garantía de futuros estudios en los que se evalúen los efectos de la melatonina en la intolerancia a la glucosa en personas obesas.
El estudio también plantea la interrogante de si antagonistas del receptor MT2-podrían desarrollarse como terapias para la diabetes tipo 2, para maximizar la respuesta de la respuesta secretora de insulina inducida por glucosa, mediante el bloqueo de la cascada inhibitoria activada por melatonina en las células beta. Este asunto es digno de consideración, pero los receptores MT2, son expresados en una serie de tejidos extrapineales, tanto centrales como periféricos, por lo que surge el temido espectro relacionado a efectos fuera de objetivos.
La identificación de variaciones en MTNR1B como un factor de riesgo y la identificación del receptor MT2 como una potencial diana terapéutica es emocionante, pero es importante tener en cuenta que este receptor es sólo uno de los casi 300 GPCR que se expresan en los islotes humanos y otros GPCR también pueden ser buenos candidatos.
Fuente bibliográfica
A Wake-up Call for Type 2 Diabetes?
Shanta J. Persaud, Ph.D., and Peter M. Jones, Ph.D.
Diabetes Research Group, Division of Diabetes and Nutritional Sciences, King’s College London, London.
DOI: 10.1056/NEJMcibr1607950