
222
no siempre, la cobertura mediática resulta ser
ponderada.
Sin embargo, existe otro aspecto en la huma-
nidad que supone este proceso, tal vez mucho
más conmovedor que el anterior. Nos referimos
a la familia del donante, en quien el impacto de
una situación médica inesperada es muy profun-
do y agudo. Se trata generalmente de familiares
directos de personas jóvenes, que gozaban de
un excelente estado de salud hasta hace pocos
momentos, respecto de quien tienen que tomar la
decisión de donar, o no, los órganos. Esto último,
en un contexto cargado de prisas y presiones que
se mezclan, precisamente, con el pronóstico omi-
noso de una persona que hasta hace pocas horas
compartía plenamente con ellos. Se observa en la
práctica que, más allá de directivas, voluntad an-
ticipada expresada verbalmente en vida o presio-
nes de diversa índole y origen, el equipo médico
no extraerá ningún órgano del eventual donante,
sin la autorización concreta y formal para ello.
Justamente, creemos que no contribuye a una
práctica de donación más generosa, entre otros
factores, una cierta presión a la que se ven some-
tidos los familiares, precisamente en un momento
muy triste e inesperado para ellos, en medio de
múltiples rostros no familiares y personal del
hospital que busca cumplir con directivas, pro-
gramas, metas sanitarias, criterios de inclusión,
urgencias de pacientes receptores y una larga lista
de situaciones que distan mucho de promover una
reflexión tranquila por parte de los familiares. Es
quizás en estos momentos que el médico o pro-
fesional a cargo del paciente candidato a donar,
aparte de comprender y entender con claridad los
criterios para donar, sea el encargado de explicar
en una forma delicada y humanitaria el signifi-
cado que tiene la circunstancia por la que pasa
su ser querido, y solicitar prudentemente un acto
de donación libre y solidario, sin mezclarlo con
aspectos legales y/o políticas sanitarias imperan-
tes. Los argumentos legales, suelen no favorecer
la toma de decisión por parte de la familia, más
bien, son hasta cierto punto confundentes, espe-
cialmente en el momento que se vive.
La negación ante las donaciones, aun si la fa-
milia logró comprender su significado, se traduce
en uno o más pacientes que seguirán a la espera
de una solución a su enfermedad. Incluso en Es-
paña, la negativa familiar es en torno al 15,9%.
En el Reino Unido, por ejemplo, la negativa
familiar asciende a 41,4%, Chile 48,9%, Perú
63,6% ó 47,2% en Argentina
11
.
Otras consideraciones éticas del proceso do-
nación-trasplante, se desprenden de los párrafos
anteriores. Por ejemplo, en nuestro medio la es-
casez de órganos, los altos costos que demandan
al sistema de salud, listas de espera y justa distri-
bución de órganos. En una situación de intenso
contenido biomédico, como la debatida, resulta
éticamente mandatorio la correcta selección de
los receptores de órganos, haciendo explícito y
trasparente el principio de justicia distributiva.
Aunque no es motivo principal del presente
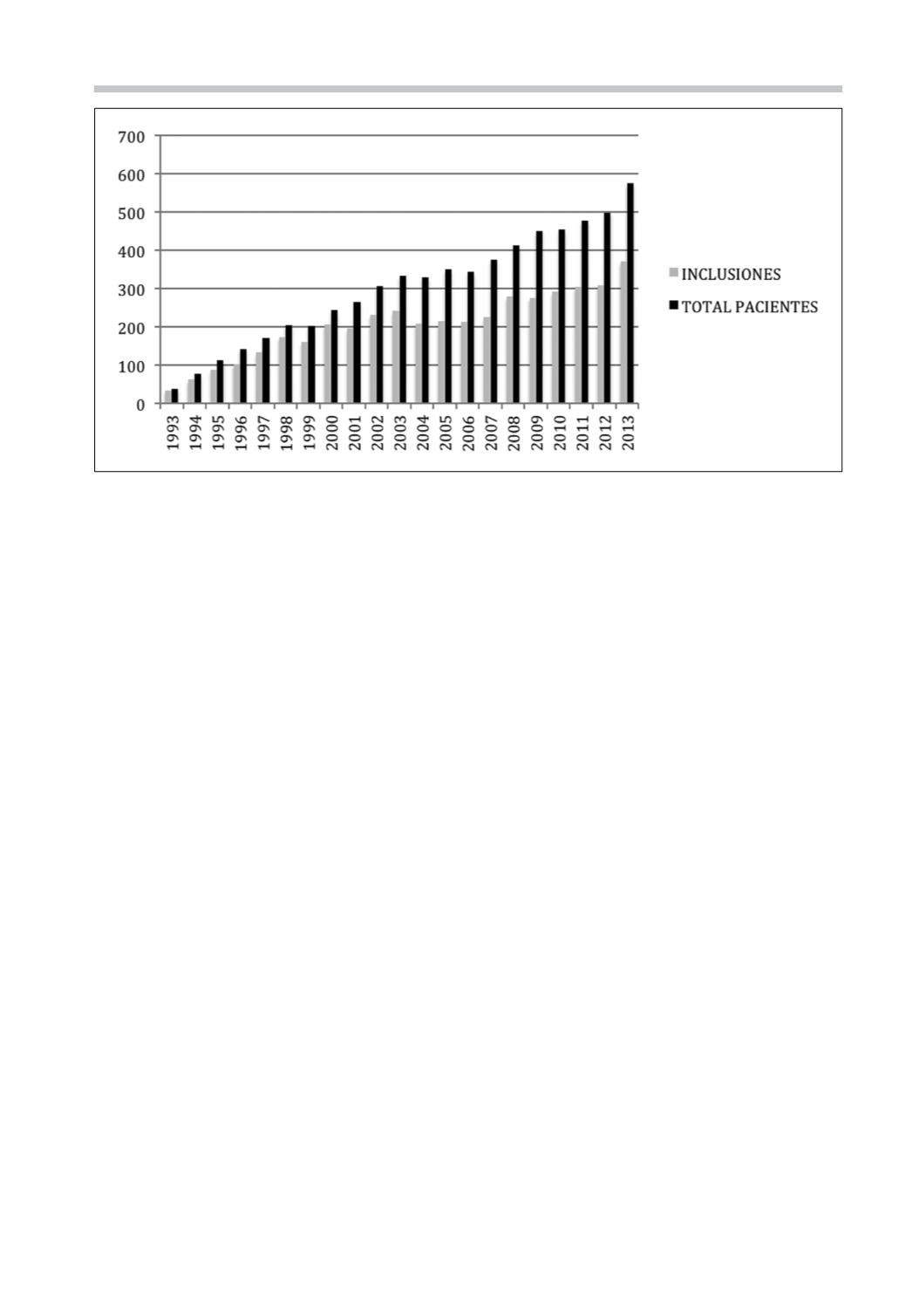
Figura 2.
Evolución lista de espera de trasplante pulmonar: Inclusiones y total de pacientes. España 1993-2013. Las
cifras de la ordenada del gráfico representan el número de pacientes. Fuente: Memoria trasplante pulmonar 2013. Orga-
nización Nacional de Trasplantes (ONT).
L. Lara C. et al.
Rev Chil Enf Respir 2014; 30: 219-224


















